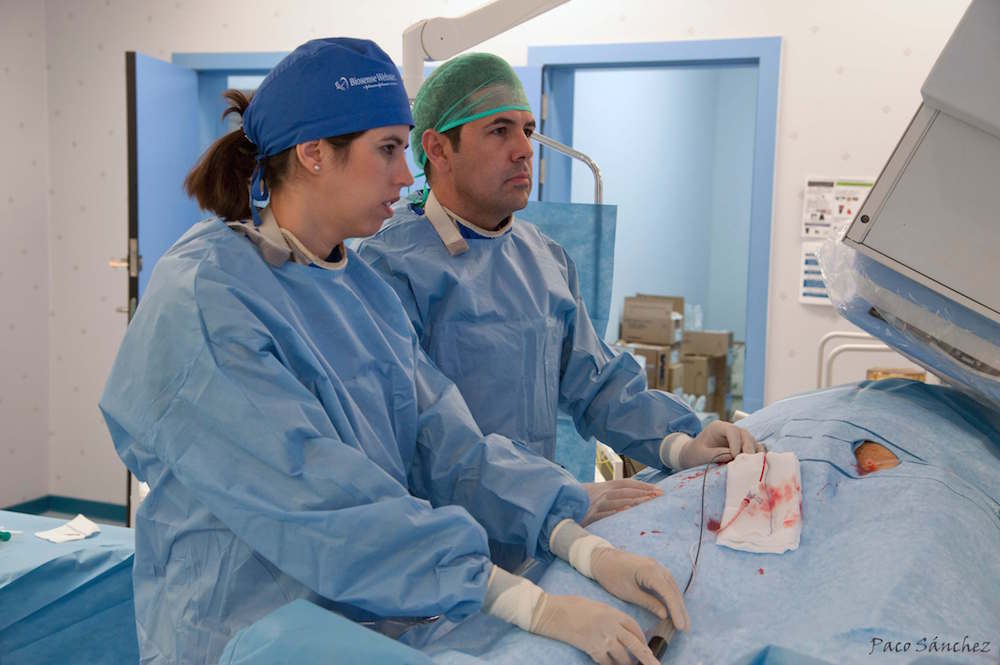
La ponencia del Dr. Ernesto Díaz Infante “Nuevos catéteres y tecnologías de mapeo de alta densidad en taquicardia ventricular” versó sobre los modernos catéteres de diagnóstico para realizar un mapeo de alta densidad, con los que los actuales navegadores permiten identificar miles de señales eléctricas del corazón en pocos minutos y con una señal de más calidad. Gracias a ello, se pueden realizar rápidamente complejos mapas que ayuden a identificar las zonas críticas que mantienen el circuito de la taquicardia ventricular y dirigir la ablación a las mismas. Esto permite aumentar la eficacia y seguridad de la ablación en la arritmia más compleja de abordar. El enlace de youtube con la charla integra es: https://www.youtube.com/watch?v=dTViIz2Sk38&t=2560s En la Unidad de Arritmias del Hospital Vithas Sevilla, el Dr. Díaz Infante y la Dra. Cózar aplican las diferentes técnicas existentes para optimizar los resultados de sus procedimientos.
Uno de cada cien niños padece arritmia y las limitaciones a su calidad de vida que conlleva29/4/2022
En esta mesa se han abordado algunos de los principales desafíos que tienen las Unidades de Arritmias para aprovecharse de lo que le ofrecen las nuevas tecnologías y poder revolucionar su funcionamiento.
La ponencia del Dr. Díaz Infante “¿Cómo integrar (y utilizar) las diferentes técnicas de imagen?” abordó como los arritmólogos pueden emplear las técnicas de imagen actuales (tomografía axial computerizada (TAC), cardiorresonancia, ecocardiografía intracardiaca,…) para seleccionar a los pacientes, planificar el abordaje y realizar el procedimiento de ablación de las diferentes arritmias y con ello conseguir procedimientos más eficaces y seguros. En la Unidad de Arritmias del Hospital Vithas Sevilla, el Dr. Díaz Infante y la Dra. Cózar aplican las diferentes técnicas existentes para optimizar los resultados de sus procedimientos.
Doctor: ¿Es grave una arritmia sinusal?
La mayoría de las arritmias, se deben a que el ritmo cardiaco es determinado por otra estructura diferente al nódulo sinusal. Sin embargo, también existen arritmias originadas en el nódulo sinusal.
Los anticoagulantes y las enfermedades cardíacas
Aunque pueden llegar a ser necesarios en muchas enfermedades, los usos más frecuentes son:
Alteración del ritmo cardiaco normal
En ese sistema eléctrico existen:
- células que actúan como marcapasos, es decir, son capaces de generar estímulos eléctricos que se propagan por el corazón. - conexiones eléctricas que transmiten la electricidad de una parte a otra. El ritmo sinusal es el ritmo cardiaco normal y es originado en el nódulo sinusal, que es el principal marcapasos que tenemos. La capacidad del nodo sinusal de generar el impulso eléctrico se conoce como automatismo. Esos estímulos generados en el nódulo sinusal deben propagarse por las conexiones eléctricas a todo el corazón para que pueda producirse el ritmo cardiaco normal. En la mayoría de las personas el nodo sinusal (nuestro “marcapasos”) en reposo provoca 60-80 latidos al minuto. En función de diversas situaciones como el ejercicio, estrés, fiebre, toma de excitantes, miedo… el nodo sinusal determina que la frecuencia cardiaca sea mayor. Por otro lado, en ciertas ocasiones como durante el sueño, las pulsaciones pueden ser menores de 60 por minuto.
Este tipo de arritmia consiste en que el ritmo normal del corazón, originado en el nodo sinusal, no es rítmico, al verse sometido a ligeras variaciones de frecuencia en relación con la respiración. “BRADICARDIA SINUSAL” y “TAQUICARDIA SINUSAL”Así, lo habitual es que se acelere con la inspiración y que se enlentezca con la espiración. Esta “arritmia” es fisiológica, es decir, es normal, y no implica ningún problema para el paciente, aunque, en algunos casos concretos, los pacientes pueden llegar a notar esas variaciones de las pulsaciones con la respiración.
Por otra parte, hay pacientes, que teniendo también un ritmo sinusal, presentan frecuencias más lentas de lo habitual (menor de 60 lpm) o más rápidas (>100 lpm). A estas circunstancias se les llama “BRADICARDIA SINUSAL” y “TAQUICARDIA SINUSAL” respectivamente.
En ocasiones hay causas secundarias como la ingesta de alcohol o la aparición de determinadas arritmias que por mantener al paciente con frecuencias cardiacas elevadas de forma mantenida acaban dañando al corazón. Tratamiento de insuficiencia cardíacaEl tratamiento de la insuficiencia cardiaca ha evolucionado notablemente en las últimas décadas condicionando una importante mejora de la calidad y esperanza de vida de los pacientes.
La primera medida terapéutica consistirá en cambios en estilo de vida, con reducción de la ingesta de sal, control de la ingesta de líquidos, control del peso y de la tensión arterial y habitualmente supresión de la ingesta de alcohol. Además, se instaurará tratamiento farmacológico, que suele precisar de diuréticos (fármacos que ayudan a la eliminación de líquidos), fármacos que mejoren la función y remodelado del corazón y que disminuyan el gasto innecesario de energía por parte de éste.
Paciententes con enfermedad cardiovascular1. Estos pacientes tienen más riesgo de padecer un cuadro respiratorio grave y de precisar ventilación mecánica, ya que la cardiopatía crónica podría inestabilizarse en el contexto de la infección vírica. Los pacientes con insuficiencia cardiaca y fracción de eyección baja del ventrículo izquierdo son los que más riesgo tienen. La tasa de mortalidad es mayor en los cardiópatas que en la población general, pero, sin duda, la edad avanzada es el principal factor que se asocia a un pronóstico adverso.
¿Pero qué ocurre con las canalopatías?Se trata de pacientes que, a pesar de tener un corazón estructuralmente normal, tienen más riesgo de desarrollar arritmias graves debido a alteraciones a nivel molecular de las células cardiacas. Aunque la evidencia es escasa y globalmente, no parece que estas canalopatías “per sé” puedan suponer un peor pronóstico ante una posible infección por COVID19, pero sí hay ciertas peculiaridades en el manejo que motiva ciertas recomendaciones:
¿Cuál puede ser la causa de un síncope? No todas las pérdidas de conciencia son un síncope. La causa del síncope es una disminución del riego sanguíneo cerebral durante un breve periodo de tiempo. Puede ser por una disminución de la presión arterial o una alteración del ritmo cardiaco (tanto bradicardias como taquicardias). Pero también se puede perder la conciencia por una crisis epiléptica, un accidente vascular cerebral, una intoxicación, etc y en estos casos no se trata de un síncope.
En el verano de 2019 el Dr Díaz Infante ha participado en el “Máster en Arritmología Cardíaca Clínica e Intervencionista”. Este máster es un Título Propio de la Universidad Internacional Menéndez Pelayo y de la Sociedad Española de Cardiología y es realizado por cardiólogos que se están formando en la subespecialidad de la Electrofisiología (campo de la Cardiología que se dedica al diagnóstico y tratamiento de las arritmias).
El Dr. Díaz Infante ha abordado el tema “Arritmias en cardiopatías congénitas del adulto”, en el cual ha tratado sobre las particularidades y complejidad que implican las arritmias en los pacientes que nacen con cardiopatías y alcanzan la vida adulta. Estos pacientes constituyen uno de los grupos más complejos de pacientes en el campo de la Cardiología y el manejo de sus arritmias puede resultar muy difícil. Por este motivo, son pocos los centros y electrofisiólogos que abordan este tipo de pacientes. El Dr. Díaz Infante es reconocido a nivel nacional como un experto en este campo. |
Unidad Arritmias SevillaEspecialistas en el manejo integral de arritmias.
Temas frecuentes
Todo
|
||||||||||||||||||||||||||||||||||||||||||||||||
|
Contacto, consulta y cita previa
Dr. Díaz Infante: Jueves 16:00-20:15 Dra. Cózar León: Miércoles 16:00-19:00 |